Tumores da Coluna Vertebral: Um Guia Completo para Pacientes e Familiares
Seção 1: Compreendendo os Tumores da Coluna Vertebral
O diagnóstico de um tumor na coluna vertebral pode ser uma experiência avassaladora, repleta de incertezas e terminologias médicas complexas. Esta seção inicial tem como objetivo fornecer uma base sólida de conhecimento, desmistificando os conceitos fundamentais sobre o que são esses tumores, como são classificados e onde se localizam. Compreender estes pilares é o primeiro e mais importante passo para que pacientes e seus familiares possam navegar pela jornada de diagnóstico e tratamento com mais clareza, confiança e participação ativa nas decisões sobre seus cuidados.

1.1 O Que é um Tumor na Coluna?
Um tumor da coluna vertebral é definido como qualquer crescimento anormal e descontrolado de células que ocorre na estrutura da coluna. Em condições normais, as células do nosso corpo crescem, se dividem e morrem de forma ordenada. No contexto de um tumor, esse processo falha. As células começam a se multiplicar de maneira desorganizada, acumulando-se para formar uma massa de tecido que não deveria existir.
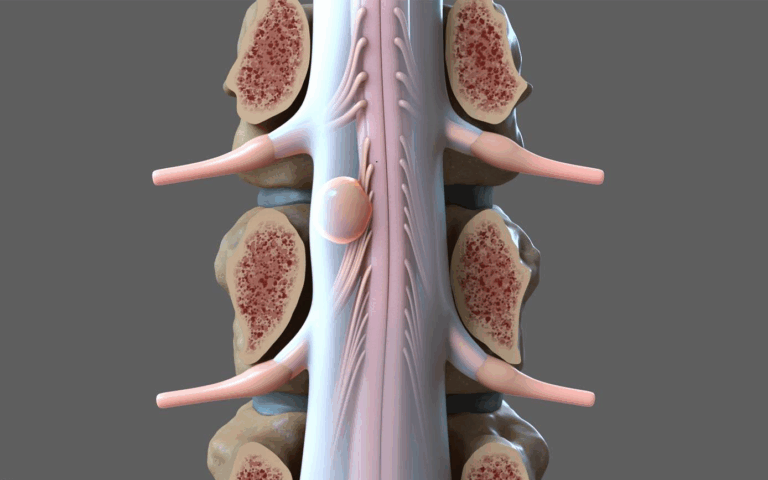
Essa massa pode se desenvolver em qualquer componente da complexa arquitetura da coluna vertebral. Isso inclui os ossos que formam a espinha (as vértebras), a própria medula espinhal (o feixe de nervos que transmite sinais entre o cérebro e o resto do corpo), as membranas protetoras que envolvem a medula (as meninges, como a dura-máter) ou as raízes nervosas que se ramificam a partir da medula para os braços, pernas e órgãos.
Independentemente de sua origem ou natureza, o problema central causado por um tumor na coluna é seu efeito físico sobre estruturas neurológicas e ósseas extremamente delicadas. A presença dessa massa anormal pode levar a três consequências clínicas principais:
-
Compressão Neurológica: À medida que o tumor cresce, ele ocupa espaço dentro do canal vertebral, podendo pressionar diretamente a medula espinhal ou as raízes nervosas. Essa compressão interfere na transmissão de sinais nervosos, sendo a causa direta da maioria dos sintomas, como dor, fraqueza e dormência.
-
Alteração da Estrutura Óssea: O tumor pode invadir e destruir o tecido ósseo das vértebras, enfraquecendo a coluna. Isso pode levar a fraturas patológicas (fraturas que ocorrem com trauma mínimo ou mesmo espontaneamente) e instabilidade mecânica, comprometendo a capacidade da coluna de sustentar o peso do corpo.
-
Combinação de Ambos: Em muitos casos, especialmente com tumores malignos, ocorrem tanto a compressão neurológica quanto a destruição óssea, criando um cenário clínico complexo e desafiador.
1.2 Classificação dos Tumores: Uma Visão Geral
Para entender o comportamento de um tumor e definir a melhor estratégia de tratamento, os médicos utilizam sistemas de classificação. Duas das classificações mais importantes são baseadas na origem do tumor (onde ele começou) e na sua natureza biológica (seu potencial de crescimento e disseminação).
1.2.1 Primários vs. Secundários (Metastáticos): A Origem do Tumor
A distinção entre um tumor primário e um secundário é, talvez, a mais fundamental no diagnóstico de lesões na coluna.
-
Tumores Primários: São aqueles que se originam diretamente nas próprias células da coluna vertebral, seja no osso, nos nervos, na medula ou em suas membranas. Estes tumores são considerados relativamente raros, correspondendo a uma pequena porcentagem de todos os tumores que afetam a coluna.
-
Tumores Secundários (Metastáticos): Estes são, de longe, os mais comuns. Um tumor secundário, ou metastático, é um tumor maligno que se originou em outro órgão do corpo e cujas células viajaram através da corrente sanguínea ou do sistema linfático para se alojar e crescer na coluna. A frequência de tumores metastáticos na coluna é aproximadamente 40 vezes maior do que a de tumores primários, uma estatística que sublinha a importância de uma investigação sistêmica quando uma lesão na coluna é identificada.5 Os tipos de câncer que mais comumente se espalham para a coluna incluem os de mama, pulmão, próstata, rim e tireoide.
Essa predominância avassaladora da doença metastática tem uma implicação profunda no cuidado do paciente. Significa que, para um adulto que apresenta um novo tumor na coluna, especialmente se houver um histórico prévio de câncer, a principal suspeita é que a lesão seja uma metástase. Isso muda a perspectiva do diagnóstico de um “problema de coluna” para a manifestação de uma doença sistêmica, exigindo uma abordagem de tratamento que envolve não apenas o especialista em coluna, mas também uma equipe oncológica para tratar a doença primária.
1.2.2 Benignos vs. Malignos: O Comportamento do Tumor
Além da origem, os tumores são classificados pela sua natureza biológica, o que dita seu comportamento e prognóstico.
-
Tumores Benignos: São tumores não cancerosos. Eles caracteristicamente apresentam um crescimento lento, possuem bordas bem definidas e não têm a capacidade de se espalhar (metastatizar) para outras partes do corpo. Embora a palavra “benigno” seja tranquilizadora, é crucial entender que mesmo esses tumores podem causar problemas graves. Devido ao espaço confinado do canal vertebral, um tumor benigno em crescimento pode comprimir a medula espinhal ou os nervos tanto quanto um tumor maligno, levando a dor severa e déficits neurológicos incapacitantes.
-
Tumores Malignos: São tumores cancerosos. Sua principal característica é o crescimento rápido e agressivo. Eles não respeitam fronteiras anatômicas, infiltrando e destruindo os tecidos circundantes, incluindo osso, nervos e a medula espinhal. Além disso, os tumores malignos têm a capacidade de se espalhar para outras partes do corpo. Por definição, todos os tumores secundários (metastáticos) são malignos.
1.3 Onde os Tumores se Localizam? Classificação Anatômica
A localização precisa de um tumor em relação à medula espinhal e sua cobertura protetora, a dura-máter, é um fator crítico que influencia diretamente os sintomas, a complexidade da cirurgia e os riscos neurológicos associados. Essa classificação anatômica divide os tumores em três categorias principais:
-
Extradural: O tumor está localizado fora da dura-máter, no espaço entre esta membrana e o osso da vértebra. Esta é a localização mais comum para tumores da coluna. A grande maioria dos tumores metastáticos que afetam as vértebras se enquadra nesta categoria. O tratamento frequentemente envolve a remoção do tumor e, possivelmente, a reconstrução da vértebra afetada para restaurar a estabilidade.
-
Intradural-Extramedular: O tumor está localizado dentro da dura-máter, mas fora da substância da medula espinhal. Ele cresce no espaço preenchido pelo líquido cefalorraquidiano que banha a medula. Tumores nesta localização geralmente se originam das raízes nervosas (como schwannomas e neurofibromas) ou das meninges (meningiomas). A cirurgia para esses tumores requer técnicas microcirúrgicas delicadas para dissecar o tumor da superfície da medula espinhal e dos nervos sem causar danos.
-
Intramedular: O tumor cresce dentro do próprio tecido da medula espinhal. Esta é a localização menos comum, mas representa o maior desafio cirúrgico. Tumores como astrocitomas e ependimomas são os tipos mais frequentes nesta localização. A cirurgia intramedular é extremamente delicada, pois envolve a abertura da medula espinhal para acessar e remover o tumor, carregando um risco intrinsecamente maior de causar déficits neurológicos.
Essa classificação anatômica não é apenas um detalhe técnico; ela permite que a equipe médica antecipe o tipo provável de tumor, planeje a abordagem cirúrgica mais segura e discuta de forma realista os riscos e benefícios do tratamento com o paciente.

1.4 Tipos Comuns de Tumores da Coluna
Para familiarizar os pacientes com os nomes que podem encontrar durante sua jornada, aqui estão alguns dos tipos mais comuns de tumores da coluna, agrupados por sua natureza:
-
Exemplos de Tumores Benignos Comuns:
-
-
Hemangioma: Um tumor vascular benigno que se forma nos ossos das vértebras, geralmente assintomático e descoberto incidentalmente.
-
Osteoma Osteoide: Um pequeno tumor ósseo que classicamente causa dor intensa, especialmente à noite, que melhora com anti-inflamatórios.
-
Meningioma: Origina-se das meninges, as membranas que cobrem a medula espinhal. É mais comum em mulheres e geralmente de crescimento lento.
-
Schwannoma e Neurofibroma: Tumores que se desenvolvem a partir da bainha que envolve as raízes nervosas.
-
-
Exemplos de Tumores Malignos Primários Comuns:
-
-
Mieloma Múltiplo: É o tumor maligno primário mais comum da coluna vertebral, originando-se de células plasmáticas na medula óssea.
-
Cordoma: Um tumor raro e de crescimento lento que surge de remanescentes da notocorda (uma estrutura embrionária) e ocorre mais frequentemente na base do crânio e no sacro.
-
Condrossarcoma: Um tumor maligno que se origina nas células da cartilagem.
-
Sarcoma de Ewing e Osteossarcoma: Tumores ósseos agressivos que são mais comuns em crianças e adultos jovens.
-

-
Tumores Malignos Secundários (Metástases): Como mencionado, estes são os tumores mais frequentes na coluna e são nomeados de acordo com seu local de origem, por exemplo, “metástase de câncer de pulmão na coluna torácica”.
|
Classificação (por Origem) |
Tipo de Tumor |
Natureza Típica |
Características Principais |
Exemplos Comuns |
|
Primário |
Origina-se na própria coluna |
Benigno ou Maligno |
Relativamente raro; o tratamento foca no controle local da lesão. |
Meningioma, Schwannoma, Cordoma, Sarcoma de Ewing, Mieloma Múltiplo. |
|
Secundário (Metastático) |
Origina-se em outro órgão e espalha-se para a coluna |
Sempre Maligno |
Muito mais comum (~40 vezes mais frequente); o tratamento deve abordar tanto a lesão na coluna quanto o câncer primário. |
Metástases de Câncer de Mama, Pulmão, Próstata, Rim, Tireoide. |
Seção 2: Causas, Fatores de Risco e Sinais de Alerta
Uma das primeiras perguntas que surgem após um diagnóstico é “Por quê?”. Esta seção aborda as causas e fatores de risco conhecidos para o desenvolvimento de tumores na coluna. Mais importante ainda, detalha os sinais e sintomas de alerta que devem levar um indivíduo a procurar avaliação médica. O reconhecimento precoce desses sinais é um dos fatores mais cruciais para um diagnóstico em tempo hábil e um tratamento bem-sucedido.
2.1 Por Que os Tumores da Coluna se Desenvolvem?
A resposta para a causa exata dos tumores da coluna varia dependendo se o tumor é primário ou secundário.
Causas e Fatores de Risco para Tumores Primários
Para a grande maioria dos tumores que se originam na própria coluna, a causa exata é desconhecida. Eles parecem surgir espontaneamente, sem um gatilho claro. Esta é uma informação importante, pois alivia a preocupação comum dos pacientes de que algo que fizeram ou deixaram de fazer possa ter causado o tumor. No entanto, a pesquisa identificou alguns fatores de risco que podem aumentar a probabilidade de uma pessoa desenvolver um tumor primário na coluna:
-
Condições Genéticas Hereditárias: Embora representem uma pequena porcentagem dos casos, certas síndromes genéticas estão claramente associadas a um risco aumentado. A Neurofibromatose tipo 2 (NF2) é um distúrbio hereditário que predispõe ao desenvolvimento de múltiplos tumores do sistema nervoso, incluindo schwannomas e meningiomas na coluna. A
síndrome de Von Hippel-Lindau é outra condição genética que pode levar à formação de hemangioblastomas na medula espinhal. O
cordoma, um tipo raro de tumor ósseo, também tem sido associado a fatores genéticos, como variações específicas em um gene chamado brachyury. -
Exposição Prévia à Radiação: Pessoas que receberam radioterapia em tratamentos anteriores para outros tipos de câncer têm um risco ligeiramente aumentado de desenvolver um tumor secundário na área irradiada, incluindo a coluna vertebral.
-
Sistema Imunológico Comprometido: Condições que enfraquecem o sistema imunológico, como a infecção pelo HIV ou o uso de medicamentos imunossupressores após um transplante de órgão, estão associadas a um maior risco de desenvolver linfomas, que podem afetar a medula espinhal.
Causas e Fatores de Risco para Tumores Secundários (Metástases)
No caso dos tumores secundários, a causa é clara: a disseminação (metástase) de um câncer que começou em outra parte do corpo. As células cancerosas do tumor original se desprendem, entram na corrente sanguínea e viajam para a coluna, onde encontram um ambiente propício para se fixar e crescer.
O principal fator de risco para desenvolver uma metástase na coluna é ter um histórico de câncer. Embora qualquer câncer possa teoricamente se espalhar para a coluna, alguns tipos têm uma afinidade particular para o osso. Os mais comuns são:
-
Câncer de mama
-
Câncer de pulmão
-
Câncer de próstata
-
Câncer de rim
-
Câncer de tireoide
A prevalência é tão alta que se estima que até 70% dos pacientes com câncer podem desenvolver metástases na coluna em algum momento durante o curso de sua doença.

2.2 Sinais e Sintomas: Quando Procurar um Especialista?
Os sintomas de um tumor na coluna são causados pela pressão que ele exerce sobre a medula espinhal e os nervos, ou pela instabilidade que provoca na estrutura óssea. É fundamental que os pacientes e o público em geral estejam cientes dos sinais de alerta, pois um diagnóstico precoce pode prevenir danos neurológicos permanentes.
2.2.1 O Sintoma Mais Comum: A Dor nas Costas
A dor nas costas é, de longe, o sintoma mais comum e frequentemente o primeiro a aparecer em pacientes com tumores na coluna. No entanto, a dor nas costas é uma queixa extremamente comum na população geral, geralmente causada por problemas musculares ou degenerativos. O que diferencia a dor causada por um tumor é a sua
qualidade e comportamento. A dor mecânica comum tende a piorar com a atividade e melhorar com o repouso. A dor tumoral, por outro lado, tem características distintas que servem como um importante sinal de alerta:
-
Pior à Noite ou em Repouso: A característica mais marcante da dor tumoral é que ela frequentemente piora quando a pessoa se deita e pode ser intensa o suficiente para acordá-la do sono. Isso ocorre porque a pressão e a inflamação causadas pelo tumor não cessam quando o corpo está em repouso, ao contrário da tensão muscular.
-
Caráter Progressivo e Persistente: A dor não melhora com o tempo; pelo contrário, tende a se agravar de forma lenta e constante ao longo de semanas ou meses.
-
Não Relacionada à Atividade: A dor está presente independentemente do nível de atividade física e não é aliviada por mudanças de posição da mesma forma que a dor mecânica.
-
Dor Irradiada (Radicular): Se o tumor estiver comprimindo uma raiz nervosa, a dor pode se espalhar ou “irradiar” para outras partes do corpo, seguindo o trajeto desse nervo. Por exemplo, um tumor na coluna lombar pode causar dor que desce pela perna (semelhante à dor ciática), enquanto um tumor na coluna cervical pode causar dor que irradia para o braço.
Qualquer dor nas costas que exiba essas características, especialmente a dor noturna que perturba o sono, não deve ser ignorada e justifica uma avaliação médica imediata.
2.2.2 Sinais de Alerta Neurológicos (“Red Flags”)
Quando um tumor comprime a medula espinhal ou as raízes nervosas a ponto de interferir em sua função, surgem sintomas neurológicos. Estes são considerados “red flags” (sinais de alerta) e indicam uma situação de urgência ou emergência médica. A compressão contínua pode levar à falta de suprimento sanguíneo para o tecido nervoso, causando danos que podem se tornar irreversíveis rapidamente. A presença de qualquer um dos seguintes sintomas requer atenção médica imediata:
-
Alterações de Sensibilidade: Dormência, formigamento, ou uma sensação de “alfinetadas” nos braços, pernas, mãos, pés ou na região do tronco. Pode haver também uma perda da capacidade de sentir calor, frio ou toque.
-
Fraqueza Muscular: Uma perda progressiva de força nos braços ou pernas. Isso pode se manifestar como dificuldade para segurar objetos, uma sensação de “pernas pesadas”, tropeços frequentes, ou dificuldade para se levantar de uma cadeira ou subir escadas. A dificuldade para caminhar ou manter o equilíbrio também é um sinal preocupante.
-
Perda de Controle dos Esfíncteres: Dificuldade para iniciar a micção, incapacidade de esvaziar completamente a bexiga (retenção urinária), perda involuntária de urina ou fezes (incontinência), ou constipação severa. Estes são sinais tardios e graves de compressão medular, especialmente da síndrome da cauda equina, e constituem uma emergência neurocirúrgica.
-
Sintomas Sistêmicos: Em casos de tumores malignos, os sintomas neurológicos podem ser acompanhados por sinais de doença sistêmica, como perda de peso inexplicada, febre, suores noturnos, fadiga extrema e perda de apetite.

A mensagem para os pacientes é clara: fraqueza, dormência ou alterações no controle da bexiga ou intestino não são sintomas para “esperar e ver”. Eles representam um “relógio correndo” contra danos neurológicos permanentes e exigem uma avaliação médica urgente.
|
Sinal de Alerta (“Red Flag”) |
Descrição Detalhada |
O Que Pode Significar (Implicação Clínica) |
|
Dor Noturna/Em Repouso |
Dor que piora significativamente ao deitar e pode acordar o paciente do sono, sem alívio com o repouso. |
Pode indicar pressão ou inflamação contínua causada pelo tumor, uma característica que a diferencia da dor mecânica comum. |
|
Fraqueza Muscular Progressiva |
Perda gradual de força nos braços ou pernas, dificuldade para segurar objetos, tropeçar ou caminhar. |
Sinal de compressão da medula espinhal ou dos nervos motores, indicando que a função nervosa está sendo comprometida. |
|
Dormência/Formigamento |
Sensações anormais como “alfinetadas” ou perda completa de sensibilidade em qualquer parte do corpo. |
Sinal de compressão dos nervos sensitivos, mostrando interferência na transmissão de informações sensoriais para o cérebro. |
|
Perda de Controle da Bexiga/Intestino |
Dificuldade para urinar, reter a urina ou fezes, ou incontinência súbita. |
Sinal grave de compressão da parte inferior da medula (síndrome da cauda equina), uma emergência médica que requer tratamento imediato para evitar paralisia e disfunção permanente. |
|
Perda de Peso Inexplicada |
Emagrecimento significativo (geralmente mais de 5% do peso corporal) sem dieta ou aumento de exercício. |
Sintoma sistêmico que pode estar associado a um câncer subjacente (malignidade), especialmente quando combinado com outros sinais de alerta. |
Seção 3: O Caminho para o Diagnóstico
Uma vez que um paciente procura ajuda médica com sintomas suspeitos, inicia-se um processo investigativo metódico para determinar a causa. O diagnóstico de um tumor na coluna é como montar um quebra-cabeça, onde cada peça — desde a conversa inicial com o médico até os exames de imagem de alta tecnologia e a análise de tecido — é crucial para formar uma imagem clara e precisa. Esta seção detalha as etapas desse processo, explicando o propósito de cada uma para reduzir a ansiedade e capacitar o paciente com conhecimento.
3.1 A Avaliação Inicial: Consulta e Exame Físico
O primeiro passo é sempre uma consulta médica aprofundada. O médico irá realizar uma anamnese, que é uma entrevista detalhada sobre o histórico de saúde do paciente e seus sintomas atuais. Serão feitas perguntas sobre o tipo de dor, quando começou, o que a melhora ou piora, e a presença de quaisquer outros sintomas, como os “red flags” neurológicos. Um histórico de câncer prévio é uma informação de extrema importância.
Em seguida, é realizado um exame físico e neurológico completo. O médico irá:
-
Inspecionar e palpar a coluna em busca de deformidades ou pontos de sensibilidade.
-
Testar a força muscular em diferentes grupos musculares dos braços e pernas.
-
Avaliar a sensibilidade ao toque leve, dor e temperatura em várias partes do corpo.
-
Verificar os reflexos tendinosos com um martelo de reflexos.
-
Observar a marcha (o modo de andar) e o equilíbrio do paciente.
Uma característica notável da medula espinhal é sua organização precisa, onde diferentes níveis controlam funções específicas do corpo. Graças a esse “mapa” funcional, um exame neurológico cuidadoso pode permitir que um médico experiente localize a provável altura do tumor na coluna, mesmo antes da realização de qualquer exame de imagem.
3.2 Exames de Imagem: Vendo o Interior da Coluna
Os exames de imagem são indispensáveis para confirmar a presença, a localização exata e as características de um tumor na coluna. Os dois exames mais importantes nesse contexto são a Ressonância Magnética (RM) e a Tomografia Computadorizada (TC).
-
Ressonância Magnética (RM): É universalmente considerada o exame “padrão-ouro” para o diagnóstico de tumores da coluna. Utilizando um campo magnético potente e ondas de rádio, a RM cria imagens transversais e longitudinais de altíssima resolução dos tecidos moles do corpo. Ela é insuperável para visualizar a medula espinhal, as raízes nervosas, os discos intervertebrais e o próprio tumor, mostrando claramente a extensão da compressão neurológica. A RM é a ferramenta mais importante para o planejamento cirúrgico.
-
Tomografia Computadorizada (TC): Enquanto a RM é a melhor para tecidos moles, a TC é superior para avaliar as estruturas ósseas. Ela utiliza raios-X para criar imagens detalhadas das vértebras, permitindo uma análise precisa da extensão da destruição óssea causada pelo tumor, a presença de fraturas e a integridade da estrutura da coluna.
É fundamental entender que a RM e a TC não são exames concorrentes, mas sim complementares. A RM mostra o que está sendo comprimido (o conteúdo neurológico), enquanto a TC mostra a condição do “arcabouço” ósseo. Um cirurgião precisa das informações de ambos os exames para planejar uma cirurgia segura e eficaz, que envolve não apenas a remoção do tumor (guiada pela RM), mas também a potencial reconstrução e estabilização da coluna (guiada pela TC).
-
Outros Exames de Imagem:
-
-
Raio-X: Frequentemente o primeiro exame realizado devido à sua disponibilidade, mas é o menos sensível. Pode não detectar tumores em estágio inicial. No entanto, pode revelar alterações ósseas avançadas, como o colapso de uma vértebra ou a destruição de uma parte do osso chamada pedículo (“sinal da vértebra cega”).
-
Cintilografia Óssea: Este exame de medicina nuclear é particularmente útil quando há suspeita de metástases. Uma pequena quantidade de material radioativo é injetada e se acumula em áreas de alta atividade óssea, como as causadas por tumores. A cintilografia pode escanear o corpo inteiro e detectar lesões em outros ossos além da coluna.
-

3.3 A Confirmação Final: A Biópsia
Os exames de imagem podem identificar uma massa e sugerir sua natureza, mas o diagnóstico definitivo do tipo de tumor só pode ser feito através de uma biópsia. Este procedimento consiste na remoção de uma pequena amostra de tecido do tumor para ser analisada por um patologista ao microscópio.
A biópsia é um ponto de decisão terapêutica crucial. O resultado da análise histológica determina a identidade do tumor e, consequentemente, define todo o plano de tratamento. Por exemplo, um diagnóstico de linfoma ou mieloma múltiplo pode indicar que o tratamento mais eficaz é a radioterapia e/ou quimioterapia, potencialmente evitando uma cirurgia complexa. Por outro lado, um diagnóstico de condrossarcoma, que é conhecido por ser resistente à radiação e quimioterapia, torna a remoção cirúrgica completa a principal opção de tratamento.
-
Como a Biópsia é Realizada: Na maioria dos casos, a biópsia é realizada de forma minimamente invasiva. Utilizando a TC ou a RM como guia, o médico insere uma agulha fina através da pele até o tumor para coletar a amostra de tecido. Este procedimento é chamado de biópsia percutânea por agulha. Em outras situações, a biópsia pode ser realizada como parte de um procedimento cirúrgico aberto.
-
Quando a Biópsia é Necessária: A biópsia é quase sempre indispensável para tumores primários da coluna. No entanto, em um cenário específico, ela pode ser dispensada: se um paciente já tem um diagnóstico conhecido de um câncer em outro órgão (por exemplo, câncer de mama) e os exames de imagem da coluna mostram lesões com características típicas de metástases, a origem do tumor já é considerada conhecida, e a biópsia pode não ser necessária para iniciar o tratamento.
Seção 4: Estratégias de Tratamento Abrangentes
O tratamento de tumores da coluna vertebral é altamente personalizado e raramente se baseia em uma única modalidade. A estratégia ideal depende de uma variedade de fatores, incluindo o tipo de tumor (benigno ou maligno, primário ou metastático), sua localização, a presença de instabilidade da coluna, o grau de compressão neurológica e a saúde geral do paciente. O objetivo é sempre maximizar a eficácia do tratamento, minimizando os riscos e preservando a qualidade de vida.

4.1 Uma Abordagem Multidisciplinar
Devido à sua complexidade, o cuidado de pacientes com tumores na coluna é gerenciado por uma equipe multidisciplinar. Essa equipe colaborativa reúne a experiência de vários especialistas para garantir que todas as facetas da doença sejam abordadas. Os membros chave da equipe geralmente incluem:
-
Neurocirurgião / Cirurgião de Coluna: Lidera a avaliação e o tratamento cirúrgico.
-
Oncologista Clínico: Especialista no tratamento de câncer com quimioterapia, terapia-alvo e imunoterapia, especialmente crucial em casos de metástases.
-
Radio-oncologista: Especialista no uso de radioterapia e radiocirurgia.
-
Patologista: Analisa a biópsia para fornecer o diagnóstico definitivo.
-
Radiologista: Interpreta os exames de imagem.
-
Fisiatra, Fisioterapeuta e Terapeuta Ocupacional: Lideram o processo de reabilitação.
-
Psicólogo: Oferece suporte para o bem-estar emocional do paciente e da família.
4.2 Tratamentos Não Cirúrgicos
Nem todo tumor na coluna requer cirurgia imediata. Existem várias abordagens não cirúrgicas que podem ser usadas isoladamente ou em combinação com a cirurgia.
4.2.1 Observação e Acompanhamento
Para certos tumores benignos que são pequenos, não causam sintomas e não mostram sinais de crescimento, a abordagem mais segura pode ser a observação vigilante. Isso envolve a realização de exames de RM periódicos (por exemplo, a cada 6 ou 12 meses) para monitorar o tamanho do tumor. Se o tumor permanecer estável e assintomático, a intervenção pode ser evitada indefinidamente.
4.2.2 Radioterapia e Radiocirurgia
A radioterapia utiliza feixes de radiação de alta energia para destruir as células tumorais ou impedir que elas se multipliquem. Ela desempenha um papel duplo e versátil no tratamento:
-
Radioterapia Convencional: A radiação é administrada em doses menores ao longo de várias sessões. É uma opção de tratamento primário muito eficaz para tumores altamente radiossensíveis, como linfomas e mieloma múltiplo. Também é amplamente utilizada de forma paliativa para aliviar a dor causada por metástases ósseas.
-
Radiocirurgia Estereotáxica (SRS/SBRT): Esta é uma técnica avançada que permite a entrega de uma dose muito alta e precisa de radiação diretamente no tumor, geralmente em uma a cinco sessões, poupando ao máximo os tecidos saudáveis circundantes, como a medula espinhal. É uma excelente opção para tumores que são tradicionalmente considerados radiorresistentes (como metástases de câncer de rim ou melanoma) ou para tratar tumores em locais de difícil acesso cirúrgico. A radiocirurgia também pode ser usada como tratamento de “resgate” para tumores que recorreram após radioterapia convencional.
4.2.3 Quimioterapia e Terapias-Alvo
-
Quimioterapia: Utiliza medicamentos, administrados por via oral ou intravenosa, que circulam pelo corpo para matar células cancerosas. Seu papel no tratamento de tumores primários da coluna é limitado a tipos específicos, como o Sarcoma de Ewing. Sua principal aplicação é no tratamento de tumores metastáticos, onde o objetivo é tratar a doença sistêmica que se espalhou para a coluna.
-
Terapias-Alvo e Imunoterapia: Representam a vanguarda do tratamento oncológico. As terapias-alvo são medicamentos que atacam vulnerabilidades moleculares específicas das células cancerosas. A imunoterapia estimula o próprio sistema imunológico do paciente a reconhecer e destruir o câncer. A utilização dessas terapias depende do tipo de câncer primário e de suas características genéticas.
4.2.4 Medicamentos de Suporte
-
Corticosteroides (ex: dexametasona): São medicamentos anti-inflamatórios potentes que desempenham um papel crucial no manejo de emergência da compressão da medula espinhal. Eles reduzem rapidamente o inchaço (edema) ao redor do tumor, o que pode aliviar a pressão sobre as estruturas nervosas e proporcionar uma melhora significativa e rápida dos sintomas neurológicos e da dor, servindo como uma “ponte” para o tratamento definitivo (cirurgia ou radioterapia).
-
Analgésicos: Uma variedade de medicamentos para dor, desde anti-inflamatórios até opioides, é usada para controlar a dor e melhorar o conforto do paciente.
4.3 Tratamento Cirúrgico: Objetivos e Técnicas
A cirurgia é frequentemente o tratamento principal para tumores da coluna, especialmente quando há compressão neurológica, instabilidade da coluna, dor intratável ou quando o objetivo é a cura de um tumor primário. A cirurgia de tumor espinhal raramente tem um único objetivo; em vez disso, ela se baseia em três pilares interligados que são frequentemente abordados em um único procedimento: ressecção, descompressão e estabilização.
4.3.1 Ressecção do Tumor
O objetivo principal é remover o tumor. A extensão da remoção depende do tipo e da localização do tumor:
-
Ressecção Total (ou em Bloco): Para tumores primários, especialmente os malignos, o objetivo é a remoção completa do tumor com uma margem de tecido saudável ao redor, o que oferece a melhor chance de cura.
-
Ressecção Subtotal (ou Debulking): Quando a remoção total não é possível sem um risco inaceitável de dano neurológico, o cirurgião remove a maior parte possível do tumor para aliviar a pressão.
Para aumentar a precisão e a segurança, especialmente perto da medula espinhal, os cirurgiões utilizam tecnologias avançadas como microscópios cirúrgicos, neuronavegação e monitorização neurofisiológica intraoperatória.
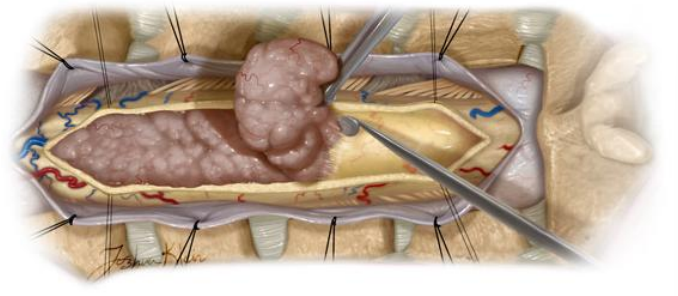
4.3.2 Descompressão Neurológica
Um objetivo fundamental da cirurgia é aliviar a pressão sobre a medula espinhal e as raízes nervosas. Isso é feito removendo o tumor e, se necessário, partes do osso vertebral que estão estreitando o canal espinhal. Um procedimento comum para isso é a laminectomia, que envolve a remoção da lâmina (a parte posterior do arco vertebral) para criar mais espaço para as estruturas neurais. A descompressão visa preservar ou restaurar a função neurológica e aliviar a dor radicular.
4.3.3 Estabilização da Coluna (Artrodese)
A remoção de um tumor e de partes da vértebra pode deixar a coluna fraca e instável. Para prevenir o colapso ou a deformidade, a estabilização cirúrgica é frequentemente necessária. Este procedimento, chamado de artrodese ou fusão espinhal, envolve a reconstrução da coluna utilizando implantes metálicos em titânio ou em carbono (parafusos, hastes e placas) e enxertos ósseos de boa qualidade para fundir permanentemente duas ou mais vértebras. A estabilização restaura a integridade estrutural da coluna, alivia a dor mecânica e protege as estruturas neurológicas de mais danos.

Compreender a interdependência desses três pilares é crucial. A ressecção do tumor cumpre o objetivo de descompressão, mas pode criar instabilidade, que por sua vez necessita de estabilização. A cirurgia de tumor na coluna é, portanto, um procedimento complexo de remoção e reconstrução.
Seção 5: Prognóstico e a Vida Após o Tratamento
Após a conclusão do tratamento ativo, os pacientes e suas famílias entram em uma nova fase da jornada: a recuperação e a vida a longo prazo. Esta seção aborda o que esperar em termos de prognóstico, a grande importância da reabilitação e a necessidade de um acompanhamento médico contínuo. O foco se desloca do tratamento da doença para a maximização da qualidade de vida e o gerenciamento da saúde como um todo.
5.1 O Que Esperar? Fatores que Influenciam o Prognóstico
O prognóstico, ou o resultado provável da doença, para um tumor na coluna vertebral varia drasticamente e é influenciado por uma combinação de fatores. É importante entender que o prognóstico é uma probabilidade estatística baseada em grupos de pacientes com características semelhantes, e não uma sentença definitiva para um indivíduo. O resultado de cada paciente é único. Os fatores mais importantes que influenciam o prognóstico incluem:
-
Tipo e Natureza do Tumor: Este é o fator mais significativo.
-
-
Tumores Benignos: Geralmente têm um prognóstico excelente. Após a remoção cirúrgica completa, a maioria dos pacientes pode esperar uma vida normal, embora o acompanhamento seja necessário para monitorar a recorrência, que é rara.
-
Tumores Malignos Primários: O prognóstico é variável e depende do tipo histológico específico do tumor, seu grau de agressividade e a resposta ao tratamento. Tumores de baixo grau ressecados completamente têm um prognóstico mais favorável do que tumores de alto grau.
-
Tumores Metastáticos: O prognóstico é geralmente mais reservado e está intrinsecamente ligado ao prognóstico do câncer primário e à extensão da doença pelo corpo. Nestes casos, o objetivo do tratamento é frequentemente paliativo: controlar a dor, preservar a função neurológica e melhorar a qualidade de vida, em vez de buscar a cura.
-
-
Sucesso do Tratamento: A capacidade de remover completamente um tumor primário com margens cirúrgicas livres de células tumorais é um dos preditores mais fortes de um bom resultado a longo prazo e menor risco de recorrência local.
-
Estado Neurológico Pré-Tratamento: O grau de função neurológica do paciente antes do início do tratamento é um indicador poderoso da recuperação funcional. Pacientes que são diagnosticados e tratados precocemente, antes do desenvolvimento de fraqueza muscular significativa ou perda de controle dos esfíncteres, têm uma chance muito maior de recuperar a função do que aqueles que já apresentam déficits graves e estabelecidos.
-
Saúde Geral do Paciente: A idade, a presença de outras condições médicas (comorbidades) e o estado geral de saúde do paciente (performance status) influenciam sua capacidade de tolerar tratamentos agressivos como cirurgia e quimioterapia, e de se recuperar deles.
5.2 Reabilitação: Recuperando a Força e a Função
A reabilitação não deve ser vista como um passo opcional após o tratamento; ela é uma intervenção terapêutica essencial e uma parte integrante do plano de cuidados. A cirurgia, a radioterapia e a própria doença podem deixar sequelas como fraqueza, rigidez, dor e dificuldade de mobilidade. A reabilitação é o tratamento direcionado para abordar essas questões, com o objetivo de restaurar a função, maximizar a independência e melhorar a qualidade de vida. A equipe de reabilitação é multidisciplinar e inclui:
-
Fisioterapia: O fisioterapeuta desempenha um papel central na recuperação. O programa de fisioterapia é personalizado e foca em:
-
-
Fortalecimento Muscular: Exercícios para fortalecer os músculos das costas, abdômen e membros que podem ter sido enfraquecidos pela inatividade ou compressão nervosa.
-
Melhora da Mobilidade e Flexibilidade: Alongamentos e exercícios de amplitude de movimento para combater a rigidez.
-
Treino de Marcha e Equilíbrio: Reeducar a andar de forma segura e eficiente, especialmente se o equilíbrio foi afetado.
-
Controle da Dor: Utilização de técnicas como terapia com calor/frio e estimulação elétrica nervosa transcutânea (TENS) para gerenciar a dor pós-operatória.
-
-
Terapia Ocupacional: O terapeuta ocupacional ajuda os pacientes a retomar suas atividades da vida diária (AVDs), como se vestir, tomar banho e cozinhar. Eles são especialistas em:
-
-
Adaptação de Tarefas: Ensinar novas maneiras de realizar atividades para proteger a coluna e economizar energia.
-
Equipamentos Adaptativos: Recomendar dispositivos de assistência, como pegadores de longo alcance ou assentos de banho elevados, para aumentar a segurança e a independência.
-
Gerenciamento da Fadiga: Desenvolver estratégias para lidar com a fadiga relacionada ao câncer, um efeito colateral comum e debilitante.6
-
-
Suporte Psicológico: O impacto emocional de um diagnóstico de tumor na coluna é imenso. Ansiedade, medo da recorrência, depressão e estresse são reações comuns. O suporte psicológico de um psicólogo ou psico-oncologista é vital para ajudar os pacientes e seus familiares a processar essas emoções, desenvolver estratégias de enfrentamento e se adaptar aos desafios da doença e do tratamento

5.3 Acompanhamento Médico a Longo Prazo
O fim do tratamento ativo não significa o fim do cuidado médico. A fase de “sobrevivência” exige uma vigilância contínua para garantir a saúde a longo prazo. O acompanhamento médico regular é essencial. Este acompanhamento tem dois objetivos principais:
-
Monitoramento da Recorrência: Exames de imagem periódicos, principalmente a RM, são realizados para verificar se o tumor não retornou na área tratada ou em outro local. A detecção precoce de uma recorrência oferece a melhor chance de um tratamento de resgate bem-sucedido. A frequência desses exames é maior nos primeiros anos após o tratamento e depois se torna mais espaçada.
-
Avaliação da Estabilidade: Para pacientes que passaram por cirurgia de estabilização com implantes, os exames também servem para garantir que a fusão óssea está progredindo e que os implantes permanecem intactos e em posição correta.
5.4 Qualidade de Vida e Gestão de Efeitos Crônicos
O objetivo final de todo o processo de tratamento é permitir que o paciente viva a vida mais plena e funcional possível. Isso envolve o gerenciamento proativo de efeitos colaterais crônicos que podem persistir após o término do tratamento. Estes podem incluir:
-
Dor Crônica: Especialmente a dor neuropática (causada por danos nos nervos), que pode não responder bem aos analgésicos comuns e pode exigir medicamentos específicos ou outras modalidades de tratamento da dor.
-
Fadiga: Uma sensação avassaladora de cansaço que não melhora com o repouso.
-
Problemas de Mobilidade: Rigidez, perda de flexibilidade na coluna ou déficits neurológicos residuais.
-
Disfunção da Bexiga ou Intestino: Em alguns casos, podem persistir alterações no controle dos esfíncteres.
Uma abordagem multidisciplinar contínua, envolvendo especialistas em dor, fisiatras e a equipe de reabilitação, é crucial para abordar esses desafios e garantir que os sobreviventes de tumores na coluna possam alcançar a melhor qualidade de vida possível.
Conclusão
Os tumores da coluna vertebral representam um desafio diagnóstico e terapêutico complexo, abrangendo um espectro de doenças que vão desde lesões benignas de crescimento lento até cânceres metastáticos agressivos. No entanto, os avanços na imagiologia, nas técnicas microcirúrgicas, na radioterapia de precisão e nas terapias sistêmicas transformaram o prognóstico e a qualidade de vida de muitos pacientes.
A compreensão dos conceitos fundamentais é o alicerce para uma jornada de tratamento bem-sucedida. A distinção crucial entre tumores primários e secundários, benignos e malignos, e a sua localização anatômica precisa, são os pilares que guiam cada decisão clínica. Para os pacientes e o público, a mensagem mais importante é o reconhecimento dos sinais de alerta. A dor nas costas com características atípicas — especialmente a dor noturna progressiva — e o surgimento de quaisquer sintomas neurológicos, como fraqueza ou dormência, não devem ser ignorados. O diagnóstico precoce é o fator mais poderoso para preservar a função neurológica e alcançar os melhores resultados possíveis.
O tratamento moderno é uma sinfonia de especialidades, exigindo uma abordagem multidisciplinar e personalizada. A cirurgia, quando indicada, não se limita à remoção do tumor, mas engloba uma estratégia complexa de descompressão neurológica e reconstrução da estabilidade da coluna. Terapias como a radiocirurgia e os tratamentos-alvo oferecem opções eficazes e menos invasivas para muitos.
Finalmente, a jornada não termina com a alta hospitalar. A reabilitação, através da fisioterapia e da terapia ocupacional, é uma parte indispensável do tratamento, tão crucial quanto a própria cirurgia para a recuperação funcional. O acompanhamento médico a longo prazo e o suporte psicológico contínuo são essenciais para navegar a vida após o tratamento, gerenciando os desafios crônicos e monitorando a saúde. Munidos de conhecimento e apoiados por uma equipe de saúde dedicada, os pacientes com tumores na coluna podem enfrentar o diagnóstico com esperança, resiliência e a confiança de que estão recebendo o cuidado mais avançado e abrangente disponível.
Referências bibliográficas:
-
Primary Benign Tumors of the Spinal Canal. Carlos-Escalante JA, Paz-López ÁA, Cacho-Díaz B, et al. World Neurosurgery. 2022;164:178-198.
-
Benign Brain and Spinal Tumors Originating From Bone or Cartilage. Gami A, Schilling A, Ehresman J, Sciubba DM. Advances in Experimental Medicine and Biology. 2023;1405:457-476.
-
Malignant Spinal Tumors. Noureldine MHA, Shimony N, Jallo GI. Advances in Experimental Medicine and Biology. 2023;1405:565-581.
-
https://pt.chordomafoundation.org/op%C3%A7%C3%B5es-de-tratamento/cirurgia/.
-
Spinal Intramedullary Tumors. Neyazi B, Haghikia A, Mawrin C, et al. Deutsches Arzteblatt International. 2024;121(25):840-846.
-
Benign Spinal Tumors. Noureldine MHA, Shimony N, Jallo GI. Advances in Experimental Medicine and Biology. 2023;1405:583-606.
-
https://bvsms.saude.gov.br/bvs/publicacoes/inca/Janaina_marques.pdf
-
Intramedullary Masses of the Spinal Cord: Radiologic-Pathologic Correlation. Shih RY, Koeller KK. Radiographics : A Review Publication of the Radiological Society of North America, Inc. 2020 Jul-Aug;40(4):1125-1145.
-
Spinal Meningiomas: Diagnosis, Surgical Management, and Adjuvant Therapies. Ravindra VM, Schmidt MH. Neurosurgery Clinics of North America. 2023;34(3):425-435.
-
Terapia ocupacional em oncologia | corpo e alma em equilíbrio – Abrale https://abrale.org.br/informacoes/terapia-ocupacional-e-cancer/
-
A intervenção da terapia ocupacional junto a pacientes oncológicos em cuidados paliativos: revisão integrativa – Research, Society and Development https://rsdjournal.org/rsd/article/download/27386/23947/319901
-
TERAPIA OCUPACIONAL MODULANDO A DOR EM PACIENTES ONCOLÓGICOS SOB CUIDADOS PALIATIVOS https://repositorio.unesp.br/bitstreams/3aba90d8-65c2-4ae4-9ceb-8ac4b590727f/download
-
Preparando-se para a vida após o tratamento | Chordoma Foundation, acesso a agosto 18, 2025, https://pt.chordomafoundation.org/sobreviv%C3%AAncia/preparando-se-para-a-vida-ap%C3%B3s-o-tratamento/
-
Melhorando o equilíbrio e a mobilidade | Chordoma Foundation https://pt.chordomafoundation.org/sobreviv%C3%AAncia/melhorando-o-equil%C3%ADbrio-e-a-mobilidade/