O que é um Abaulamento Discal na coluna?
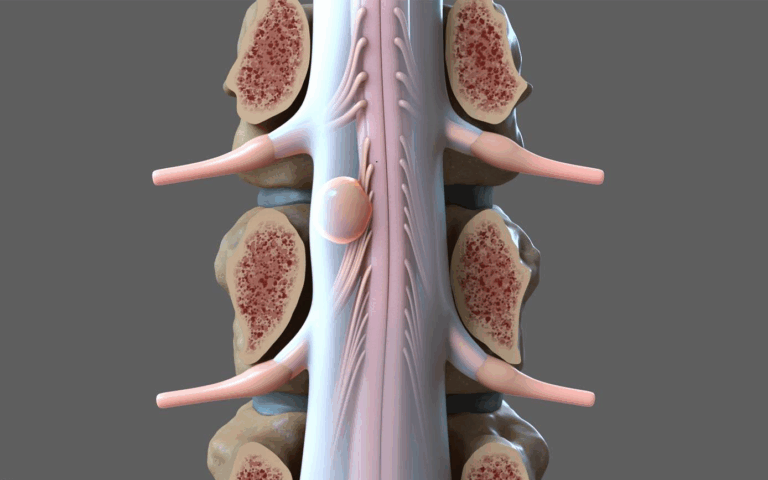
O abaulamento do disco intervertebral é o primeiro estágio de alteração na forma deste disco, ele ocorre quando o centro (gelatinoso) de um disco é empurrado para fora, podendo gerar sintomas que incluem dor e alterações na mobilidade da coluna.
Os discos intervertebrais jovens possuem formato característico, que se assemelha a uma ferradura. Entretanto, é comum que ocorra deformação e abaulamento deste disco, condição benigna e assintomática. O abaulamento do disco intervertebral em si não é considerado uma doença da coluna e seu aparecimento geralmente é devido à degeneração relacionada à idade.
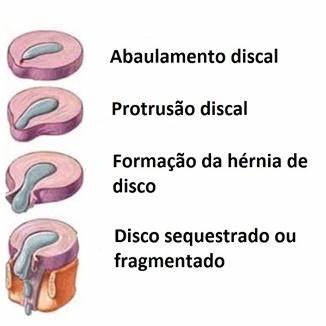
Caso esse disco abaulado cause algum tipo de sintoma o tratamento para pode incluir tanto opções de curto, médio e longo prazo, que visam principalmente ao alívio da dor. Porém esse abaulamento do disco pode evoluir e se tornar uma protrusão ou uma hérnia de disco.
Como acontece a formação de um Abaulamento Discal na coluna?
Uma série de ossos sobrepostos uns sobre os outros, chamados vértebras, compõem a coluna. Entre cada vértebra está localizado um tecido mole semelhante a um “travesseiro ou amortecedor”, conhecido como disco intervertebral.
Os discos fornecem suporte para a coluna e permitem o movimento entre as vértebras, também evitam que os ossos entrem em contato diretamente uns contra os outros. Eles também atuam como amortecedores para evitar danos durante o movimento.
Com o passar dos anos, o disco pode se modificar em consequência de fatores genéticos e comportamentais (hábitos de vida, atividades físicas, peso corporal, tabagismo). Os fatores genéticos não são passíveis de mudança, ao contrário da grande maioria dos fatores comportamentais.
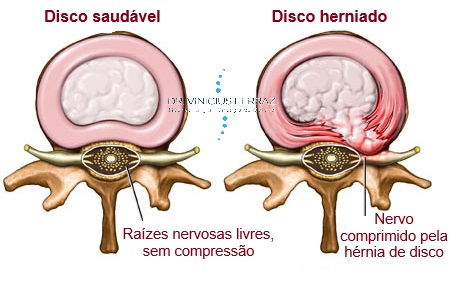
Cada disco é formado basicamente por colágeno, proteoglicanos e água. Possui uma camada externa resistente (ânulo fibroso) contendo uma substância gelatinosa em seu interior (núcleo pulposo). Durante a vida este gel pode sofrer desidratação (perda do conteúdo líquido) em seu núcleo, levando assim a uma diminuição de flexibilidade. O disco se torna então menos elástico e resistente, podendo perder altura e se deformar (surgimento de abaulamentos discais).
Qual a relação entre Hérnia de Disco e Abaulamento Discal na coluna?
A progressão da degeneração do disco pode levar a uma perda de altura do disco e a alterações na sua estrutura interna, resultando em um aumento da pressão e, consequentemente, na protrusão deste disco alterado.
Por fim o ânulo fibroso externo se rompe (fissura discal) e seu conteúdo central é expelido. Quando esse conteúdo se projeta para fora (hérnia de disco) de seu limite natural ele pode comprimir ou fazer contato com um nervo e desencadear dor, formigamento, alteração de força nos braços ou pernas.
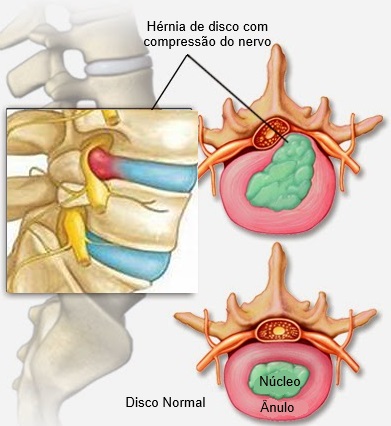
Esse processo explica, de forma resumida, como ocorre o processo de degeneração de um disco intervertebral. Nem todas as pessoas com alterações discais (discopatias) passarão por todas essas etapas de degeneração, mas o processo é frequente na população geral.
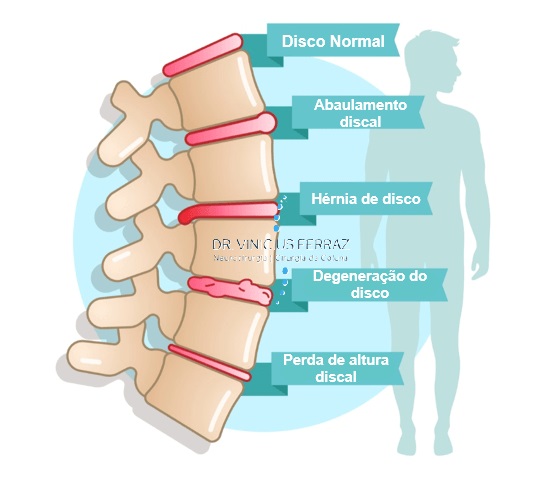
Qual são as etapas de degeneração do disco intervertebral?
Existem 5 etapas bem definidas no processo de degeneração discal, são elas:
- Alterações do núcleo: O processo geralmente começa com a transformação do núcleo pulposo de um estado gelatinoso para uma estrutura mais fibrosa. Essa transformação fibrosa é tipicamente observada nas duas primeiras décadas de vida (0-20 anos) e progride com a idade.
- Desorganização anular: Após alterações do núcleo o anel fibroso começa a mostrar sinais de desorganização. Isso inclui o desenvolvimento de fendas e rupturas anulares, que geralmente começam na segunda década de vida. Essas fragilidades apresentadas pelo ânulo (anel externo do disco) podem romper e aumentarem, levando ao extravasamento (herniação) do conteúdo interno gelatinoso.
- Perda de altura e hidratação do disco: À medida que a degeneração progride há perda de altura e hidratação do disco. Isso se deve a alterações de substâncias formadoras do disco, como a degradação da matriz extracelular e a diminuição do conteúdo de proteoglicanos, o que reduz a capacidade do disco de reter água. Fase de desidratação.
- Alterações na placa terminal e no corpo vertebral (instabilidade): As placas terminais cartilaginosas e os corpos vertebrais (osso) passam por uma remodelação. Isso inclui afinamento das placas terminais, formação de fissuras e esclerose do osso subcondral. Essas mudanças contribuem para a falha estrutural disco. Nessa fase é comum alterações que comprometam a estabilidade da coluna, como alterações nas facetas articulares das vértebras. Mais comum entre 40-60 anos.
- Senescência e fase de estabilidade: A senescência (envelhecimento) celular ocorre por toda a extensão do disco levando à redução da proliferação celular, aumento da resposta inflamatória e aumento do metabolismo. Isso deteriora ainda mais o microambiente do disco e acelera a degeneração. Nesta fase final de degeneração pode ocorrer a formação de osteófitos (bicos de papagaio), que associado ao achatamento discal promovem perda de movimento da coluna. Mais frequente > 60 anos.
Quais os Sintomas que as alterações do disco podem causar?
Os sintomas variam de acordo com o grau de degeneração na qual o paciente se encontra. Inicialmente ocorre dor lombar de padrão inflamatório, aguda ou subaguda, com espasmos e contratura muscular. Podem acontecer deformidades da coluna tipo escoliose antálgica (ou seja, causada como defesa da dor).
Na fase de instabilidade, os sintomas podem se tornar se tornar crônicos e podem piorar com a movimentação do corpo e da coluna, como ao tentar se levantar de uma cadeira, ao sair de um carro ou mesmo em movimentos simples como se virar na cama. Em pacientes mais velhos com doença degenerativa da coluna é comum que ocorra o estreitamento do canal vertebral (estenose degenerativa) e sintomas de compressão neural, podendo afetar principalmente a capacidade de andar.
Em qualquer dessas etapas podem ocorrer hérnias de disco e consequente compressão de raízes nervosas, provocando nas pernas e/ou braços e sintomas neurológicos como queimação nas pernas/braços, choque, formigamento e perda de força.
Como é feito o diagnóstico do Abaulamento Discal?
O diagnóstico do abaulamento e da degeneração discal em geral envolve uma combinação de avaliação clínica e técnicas avançadas de imagem.
Avaliação clínica: A etapa inicial inclui um histórico completo do paciente e exame físico para avaliar sintomas como dor lombar crônica, que podem ser indicativos de degeneração do disco.
Técnicas de imagem:
- Ressonância magnética (RM): A ressonância magnética é a modalidade de imagem mais comumente usada para avaliar a saúde do disco intervertebral. Ela fornece informações detalhadas sobre hidratação do disco, abaulamento anular e alterações da placa terminal (alterações Modic). O sistema de classificação de Pfirrmann é frequentemente usado para classificar o grau de degeneração do disco com base nos achados da ressonância magnética (abordamos essas classificações em outro artigo em nosso blog).
- Técnicas avançadas de ressonância magnética: Técnicas de ressonância magnética mais recentes, como T1ρ, mapeamento T2 e imagem ponderada por difusão (DWI), oferecem quantificação mais sensível de alterações bioquímicas no disco, como alterações na estrutura do colágeno, teor de água e perda de proteoglicanos. Essas técnicas podem fornecer informações adicionais e melhorar a precisão diagnóstica.
- Tomografia computadorizada de dupla energia (DECT): A DECT (dual-energy computed tomography) pode ser usada como uma modalidade de imagem alternativa, principalmente em pacientes que não podem ser submetidos a ressonância magnética (portadores de marcapassos e materiais ferromagnéticos em geral). Ela fornece informações diagnósticas adicionais sobre lesões de disco e pode ser útil em cenários clínicos específicos.
FAQ: Perguntas frequentes
O que é abaulamento discal?
Abaulamento discal é o estágio mais leve das hérnias de disco. Essa deformação do disco geralmente ocorre como consequência do desgaste das estruturas internas deste disco. Entretanto, na maioria dos casos, abaulamento discal não causa sintomas.
Qual a diferença entre hérnia de disco e abaulamento discal?
A principal diferença entre hérnia de disco e abaulamento discal é a quantidade de material discal que se desloca em direção ao tecido nervoso. No abaulamento, a quantidade de material deslocada é menor do que na hérnia de disco.
O que é abaulamento discal difuso?
Abaulamento discal difuso é o deslocamento do material do disco intervertebral em diversas direções, ou seja, como se o material do disco estivesse espalhado por grande parte de sua extensão.
O que é abaulamento discal difuso em L5 e S1?
Abaulamento discal difuso é o deslocamento do material do disco intervertebral de L5-S1 (quinta vértebra lombar e primeira vértebra sacal) em diversas direções, ou seja, como se o material do disco entre as vértebras L5 e S1 estivesse espalhado em grande parte da sua circunferência.
Qual o tratamento para abaulamento discal?
Não há tratamento específico para o abaulamento discal em si. Entretanto, alguns casos podem apresentar sintomas de compressão neural e necessitarem de tratamentos específicos para esses sintomas.
Quem tem abaulamento discal pode pegar peso?
Sim. Não há contraindicação formal para carregar peso por indivíduos com abaulamento discal. Entretanto, deve-se sempre evitar movimentos excessivos que demandem muito dos discos e articulações da coluna.
Quem tem abaulamento discal pode se aposentar?
Não. Abaulamento discal, geralmente, não é condição para aposentadoria.
Referências:
1- Dynamic Bulging of Intervertebral Discs in the Degenerative Lumbar Spine. Zou J, Yang H, Miyazaki M, et al. Spine. 2009;34(23):2545-50.
2- Differentiating Lumbar Disc Protrusions, Disc Bulges, and Discs With Normal Contour but Abnormal Signal Intensity. Magnetic Resonance Imaging With Discographic Correlations. Milette PC, Fontaine S, Lepanto L, Cardinal E, Breton G. Spine. 1999;24(1):44-53.
Haefeli M, Kalberer F, Saegesser D, et al. Spine. 2006;31(14):1522-31.
- Degeneration Alters Structure-Function Relationships at Multiple Length-Scales and Across Interfaces in Human Intervertebral Discs. Ashinsky BG, Gullbrand SE, Wang C, et al. Journal of Anatomy. 2021;238(4):986-998. doi:10.1111/joa.13349.
5.Histology and Pathology of the Human Intervertebral Disc. Roberts S, Evans H, Trivedi J, Menage J. The Journal of Bone and Joint Surgery. American Volume. 2006;88 Suppl 2:10-4.
- Aging and Age Related Stresses: A Senescence Mechanism of Intervertebral Disc Degeneration. Wang F, Cai F, Shi R, Wang XH, Wu XT. Osteoarthritis and Cartilage. 2016;24(3):398-408.
- Fundamentals of Intervertebral Disc Degeneration. Kirnaz S, Capadona C, Wong T, et al. World Neurosurgery. 2022; 157:264-273.
8.Advances in the Diagnosis of Degenerated Lumbar Discs and Their Possible Clinical Application. Brayda-Bruno M, Tibiletti M, Ito K, et al. European Spine Journal: Official Publication of the European Spine Society, the European Spinal Deformity Society, and the European Section of the Cervical Spine Research Society. 2014;23 Suppl 3:S315-23.
- Management of Symptomatic Lumbar Degenerative Disk Disease. Madigan L, Vaccaro AR, Spector LR, Milam RA. The Journal of the American Academy of Orthopaedic Surgeons. 2009;17(2):102-11.
- Magnetic Resonance Classification of Lumbar Intervertebral Disc Degeneration. Pfirrmann CW, Metzdorf A, Zanetti M, Hodler J, Boos N. Spine. 2001;26(17):1873-8.
11.Preliminary Study on Diagnosis of Lumbar Disc Degeneration With Magnetic Resonance T1p, T2 Mapping and DWI Quantitative Detection Technologies. Cui YZ, Yang XH, Liu PF, Wang B, Chen WJ. European Review for medical and Pharmacological Sciences. 2016;20(16):3344-50.
- Diagnostic Tools and Imaging Methods in Intervertebral Disk Degeneration. Majumdar S, Link TM, Steinbach LS, Hu S, Kurhanewicz J. The Orthopedic Clinics of North America. 2011;42(4):501-11, viii.