O que é Espondilite Anquilosante?
A espondilite anquilosante (do grego: Αγκυλοποιητική σπονδυλίτιδα), também conhecida como espondiloartrite axial, síndrome de Bechterew ou artrite de Marie–Strümpell, é um tipo de artrite que causa inflamação em certas partes da coluna vertebral e alguns outros ossos podendo fazer com que algumas vértebras (ossos da coluna) se fundam. Essa fusão torna a coluna menos flexível e pode resultar em uma postura curvada. A doença causa inflamação da coluna e grandes articulações, resultando em rigidez e dor, pode também lesionar a articulação entre a coluna vertebral e o osso do quadril, a articulação sacroilíaca.
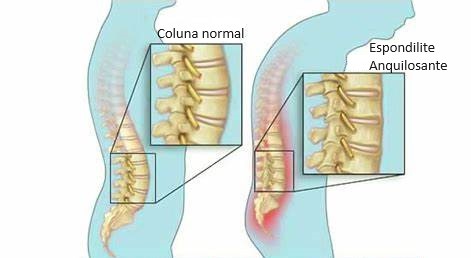
Quais as causas da Espondilite Anquilosante?
A causa exata da espondilite anquilosante (EA) é desconhecida, mas estudiosos acham que alterações genéticas podem estar envolvidas. Particularmente um gene chamado HLA-B27 é encontrado na maioria das pessoas brancas que têm EA nos Estados Unidos da América, contudo esse gene é encontrado em apenas 50% dos afro-americanos que têm EA. Há também algumas pessoas com o gene HLA-B27 que não desenvolvem a doença. Existem dois tipos de espondiloartrite axial. Quando a condição é encontrada no raio-X, é chamada de espondilite anquilosante, também conhecida como espondiloartrite axial. Quando a condição não pode ser vista no raio-X, mas é encontrada com base em sintomas, exames de sangue e outros exames de imagem, é chamada de espondiloartrite axial não radiográfica
Quais os fatores de risco para desenvolver Espondilite Anquilosante?
A EA é mais comum entre pessoas de 17 a 35 anos, podendo aparecer em crianças e adultos mais velhos. A doença afeta mais homens jovens do que mulheres e tende a correr em mais de um membro da família.
Quais são os sintomas da Espondilite Anquilosante?
Os sintomas da EA tendem a um comportamento não contínuo, e podem ocorrer de forma um pouco diferente em cada pessoa. Os sintomas podem incluir:
- Dor nas costas, geralmente mais intensa à noite durante o repouso;
- Rigidez matinal;
- Postura inclinada para frente em resposta à dor nas costas (inclinar-se para frente tende
a aliviar a dor); - Coluna reta e rígida;
- Incapacidade de respirar fundo, se as articulações entre as costelas e a coluna vertebral
forem afetadas; - Perda de apetite, perda de peso, fadiga;
- Febre, anemia Dor nas articulações;
- Problemas dermatológicos, como psoríase e erupções cutâneas;
- Doença digestiva (como Crohn ou colite ulcerativa);
Muitos desses sintomas podem ser causados por outros problemas de saúde. Certifiquese de consultar o seu médico para obter um diagnóstico.
Como é feito o diagnóstico da Espondilite Anquilosante?
O diagnóstico começa com uma boa história médica da saúde geral e exame físico detalhado. A presença de sintomas clínicos, critérios demográficos e sinais radiográficos de sacroileíte (nos estágios iniciais de EA) ou anquilose das sacroilíacas e coluna vertebral (em estágios mais avançados) geralmente confirma o diagnóstico de EA.
Geralmente são feitos exames complementares, como:
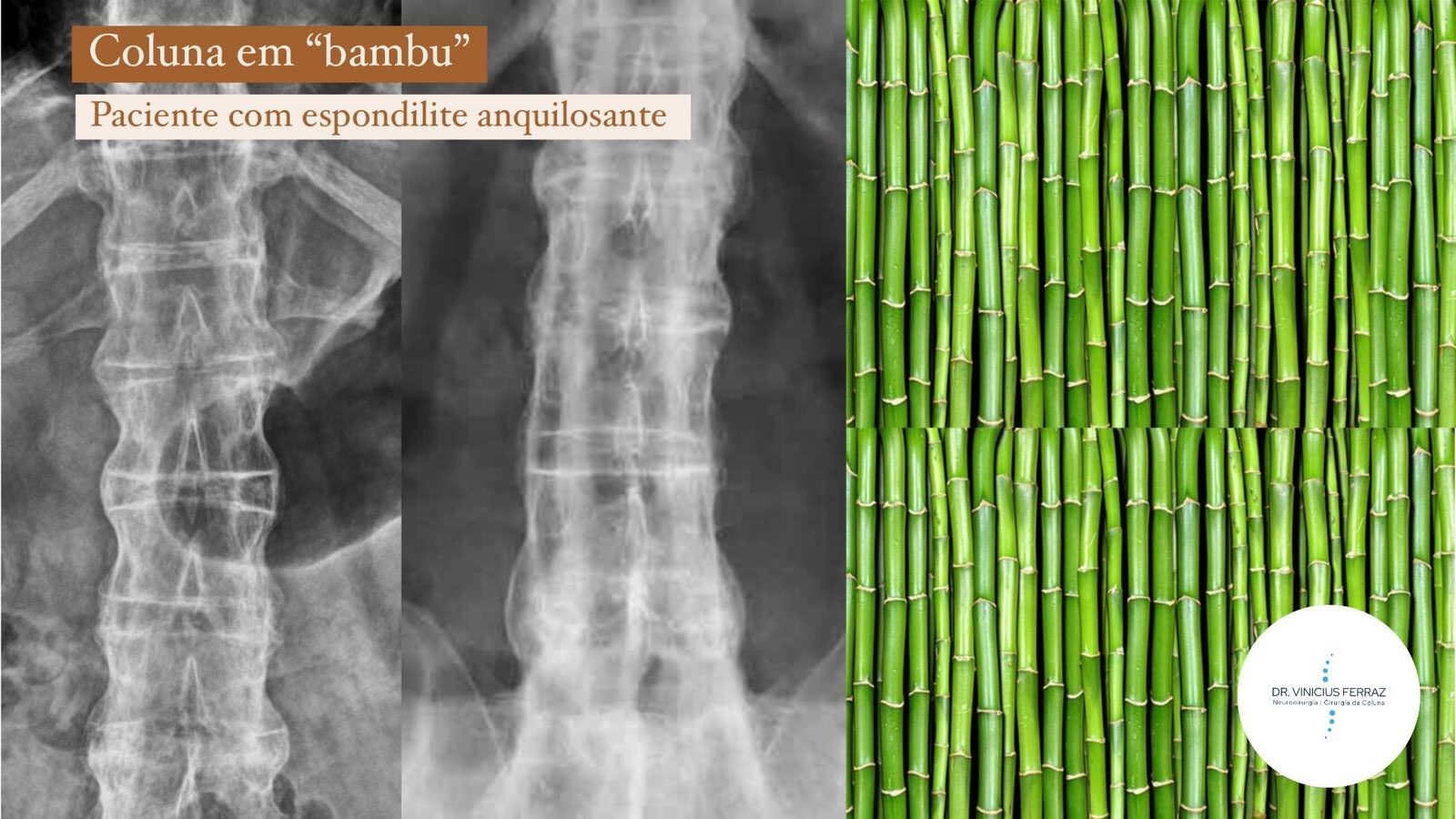
- Raio X da coluna e bacia (um achado típico na EA avançada é a “coluna em bambu”,
como ilustrado na foto abaixo).
- Velocidade de hemossedimentação (VHS). Este teste analisa a rapidez com que os
glóbulos vermelhos caem no fundo de um tubo de ensaio. - Teste genético. O teste genético é feito para descobrir se a pessoa carrega uma cópia
do gene alterado. O gene HLA-B27 é encontrado em cerca de 19 a cada 20 pessoas
com EA.
Como a Espondilite Anquilosante pode ser tratada?
O tratamento dependerá dos sintomas, da idade e da sua saúde geral. Também vai depender da gravidade da condição. O objetivo do tratamento é aliviar a dor e a rigidez, prevenir deformidades e manter um estilo de vida o mais normal possível. O tratamento pode incluir:
- Anti-inflamatórios não esteroidais (AINEs), para aliviar a dor e a inflamação;
- Bloqueadores do fator de necrose tumoral (medicamentos biológicos), para aliviar a
inflamação e o inchaço; - Inibidores da interleucina-17A (IL-17A), para aliviar a inflamação e o inchaço;
- Medicamentos modificadores do curso da doença, como a sulfassalazina;
- Uso a curto prazo de corticosteroides, para aliviar a inflamação;
- Uso a curto prazo de relaxantes musculares e analgésicos, para aliviar a dor intensa e
espasmos musculares; - Cirurgias para restaurar função articular;
- Cirurgias na coluna para estabilização, descompressões de nervos e da medula
espinhal; - Manutenção da postura adequada, exercício regular, fortalecimento muscular.
Converse com seu médico sobre os riscos, benefícios e possíveis efeitos colaterais de cada tipo de tratamento e medicamento.
Há cura para a Espondilite Anquilosante?
Atualmente não há cura para a EA, porém os tratamentos e terapias evoluíram muito para proporcionar uma melhora qualidade de vida para os pacientes portadores de EA. Assim, é muito importante trabalhar em um plano de tratamento personalizado junto a seu profissional de saúde. Trabalhe em mudanças de estilo de vida que podem melhorar sua qualidade de vida. Mantenha-se ativo e mantenha o exercício para reduzir a dor. Profissionais de reabilitação motora neurofuncional são muito importantes no tratamento e manutenção da terapêutica para elaborar estratégias de atividades e exercícios, como fisioterapeutas, terapeutas ocupacionais, educadores físicos, dentre outros.
Quais as complicações que podem ocorrer?
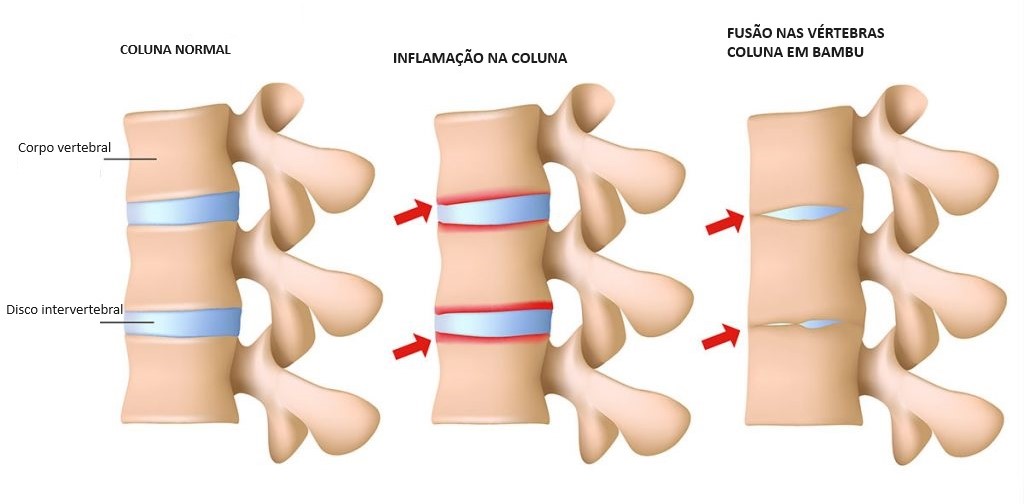
Na espondilite anquilosante grave ocorre uma formação óssea (osteogênese) como parte da tentativa do corpo de se curar. Este novo osso formado gradualmente preenche a lacuna entre as vértebras e, eventualmente, funde seções de vértebras. Essas partes da coluna tornamse rígidas e inflexíveis. A fusão também pode enrijecer a caixa torácica, restringindo a capacidade e a função pulmonar.
Outras complicações podem incluir:
- Inflamação ocular, uveíte. Uma das complicações mais comuns da espondilite anquilosante, a uveíte pode causar dor ocular de início rápido, sensibilidade à luz e visão turva. Consulte o seu médico imediatamente se desenvolver estes sintomas.
- Fraturas na coluna. Os ossos de algumas pessoas enfraquecem durante os estágios iniciais da espondilite anquilosante. Vértebras enfraquecidas são mais suscetíveis a fraturas. Estas fraturas vertebrais podem pressionar nervos e a medula espinhal, provocando graves lesões neurológicas.
- Problemas cardíacos e vasculares. A espondilite anquilosante pode causar problemas na artéria aorta, a maior artéria do corpo. A aorta inflamada pode aumentar a ponto de distorcer a forma da válvula aórtica no coração, o que prejudica sua função. A inflamação associada à espondilite anquilosante aumenta o risco de doenças cardíacas em geral.
Por que pacientes com Espondilite Anquilosante têm mais chances de fraturar a coluna?
A coluna cervical em especial é uma estrutura flexível capaz de dispersar a energia de um traumatismo entre seus vários níveis, a quantidade de força necessária para uma fratura ou ruptura ligamentar tem que ser substancial. Em estágios avançados de EA essa flexibilidade é perdida. Nas radiografias ou tomografias computadorizadas as alterações que afetam diretamente a biomecânica da coluna cervical em pacientes com EA podem ser facilmente verificadas.
As facetas articulares e o espaço discal são obliterados e a coluna cervical pode, portanto, ser considerada, a partir de uma perspectiva biomecânica, como um único osso longo. Na Espondilite Anquilosante avançada alguns efeitos secundários da anquilose podem surgir, incluindo osteoporose e atrofia dos tecidos moles circundantes por desuso. Além disso, a fusão de múltiplas vértebras cervicais cria longos braços de alavanca e, como resultado, menos força é necessária para gerar danos e fraturas nestes ossos.
Referências bibliográficas:
- Muñoz-Ortego J, Vestergaard P, Rubio JB, et al. ⦁ Ankylosing Spondylitis Is Associated With an ⦁ Increased⦁ Risk of Vertebral and ⦁ Nonvertebral⦁ Clinical ⦁ Fractures⦁ : A Population-⦁ Based⦁ Cohort Study. Journal of Bone and Mineral Research: The Official Journal of the American Society for Bone and Mineral Research. 2014;29(8):1770-6. doi:10.1002/jbmr.2217.
- Ognjenovic M, Raymond WD, Inderjeeth CA, et al. ⦁ The Risk and ⦁ Consequences⦁ of Vertebral Fracture in Patients With Ankylosing Spondylitis: A Population-⦁ Based⦁ Data ⦁ Linkage⦁ Study. The Journal of Rheumatology. 2020;47(11):1629-1636. doi:10.3899/jrheum.190675.
- Lukasiewicz AM, Bohl DD, Varthi AG, et al. ⦁ Spinal Fracture in Patients With Ankylosing Spondylitis: Cohort ⦁ Definition⦁ , ⦁ Distribution⦁ of Injuries, and Hospital Outcomes. Spine. 2016;41(3):191-6.
- Zhang M, Li XM, Wang GS, et al. ⦁ The ⦁ Association⦁ Between Ankylosing Spondylitis and the Risk of ⦁ Any⦁ , Hip, or Vertebral Fracture: A Meta-Analysis. Medicine. 2017;96(50):e8458
- Yan F, Wu L, Lang J, Huang Z. ⦁ Bone Density and Fracture Risk Factors in Ankylosing Spondylitis: A Meta-Analysis. Osteoporosis International: A Journal Established as Result of Cooperation Between the European Foundation for Osteoporosis and the National Osteoporosis Foundation of the USA. 2024;35(1):25-40
- Bernard SA, Kransdorf MJ, Beaman FD, et al. ⦁ ACR Appropriateness Criteria Chronic Back Pain Suspected Sacroiliitis-Spondyloarthropathy. Journal of the American College of Radiology: JACR. 2017;14(5S):S62-S70.